به گزارش «سرویس دام، طیور و آبزیان» «ماکی دام - پایگاه خبری صنعت دام، طیور و آبزیان»؛ کلستریدیوم تتانی عامل بیماری مهلک کزاز میباشد. این باکتری ابتدا در سال ۱۸۸۴ بصورت کشت ناخالص توسط نیکولایر Nicolaier از موشی که با خاک باغچه تزریق گردیده بود جدا گردید و سپس کیتازاتو Kitasato آنرا بطور خالص از زخمهای آلوده جدا ساخت و با همکاری بهرینگ Behring زهرابهزایی آنرا مورد بررسی قرار داد.
بیماری کزاز یک بیماری عفونی بسیار کشنده مشترک بین انسان و بیشتر پستانداران است. این بیماری بوسیله زهرابه یا توکسین کزاز ایجاد میشود و از خصوصیات آن ازدیاد حساسیت در برابر تحریکات، انقباض عضلات و تشنج است. کزاز در بیشتر کشورها وجود دارد. در نواحی که زیر کشت و زرع هستند بیشتر شایع است. بیماری بیشتر بصورت انفرادی بروز میکند.
محل وجود باکتری کلستریدیوم تتانی
کلستریدیوم تتانی یکی از باکتریهای موجود در خاک بطور وسیع بویژه خاکهای زراعتی است. در مدفوع اسب معمولاً وجود دارد و همچنین از مدفوع گاو، گوسفند، سگ، مرغ، موش صحرایی و خوکچه هندی جدا شده است. در مدفوع انسان نیز گاهی وجود دارد.
این باکتری بهتر از سایر باکتریهای بیهوازی هاگگذار شناخته شده است زیرا عوارضی که تولید میکند کاملاً مشخص بوده و از عوارضی که توسط سایر کلستریدیومها ایجاد میشود متمایز است.
شکل و خصوصیات باکتری
کلستریدیوم تتانی، باسیلی یا میلهای مستقیم و باریکی به طول ۲ تا ۵ میکرون و عرض ۰.۴ تا ۰.۶ میکرون است. در بافتهای آلوده و محیط کشت اکثراً بصورت منفرد و تک تک دیده میشود و بندرت ممکن است چند باکتری به دنبال هم قرار گیرند و زنجیره کوتاهی ایجاد کنند. در محیطهای کشت پس از ۲۴ تا ۴۸ ساعت هاگ باکتری تولید میشود.
هاگ بصورت جسم کروی در انتهای باکتری قرار دارد بنابراین هاگ انتهایی است و منظره چوب کبریت یا چوبه طبل را به آن می دهد. در کشتهای کهنه و قدیمی شکل میلهای باکتری ازبین میرود و فقط هاگ باقی میماند. همچنین باکتری در کشتهای جوان گرم مثبت است اما در کشتهای چند روزه بتدریج گرم منفی میشود. در کشتهای جوان بدلیل داشتن تاژک متحرک میباشد ولی پس از ایجاد هاگ از حرکت باز میماند. باکتری فاقد کپسول است.
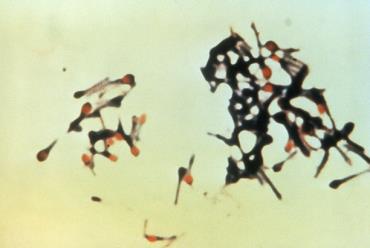
تصویر میکروسکوپی کلستریدیوم تتانی پس از رنگآمیزی.
مقاومت باکتری
هاگ کلستریدیوم تتانی بسیار مقاوم است و سالها در زمین باقی میماند. اسمیت Smith مشاهده کرد که هاگ این میکروب مدت زمان ۴۰ تا ۶۰ دقیقه بخار آب جوش ۱۰۰ درجه را تحمل میکند. در اتوکلاو در گرمای ۱۲۰ درجه و تحت فشار، بیش از ۱۵ تا ۲۰ دقیقه دوام نمیآورد و هاگ نابود میشود. محلول ۵% فنل هاگ باکتری را در مدت ۱۲-۱۰ ساعت ازبین میبرد و اگر ۰.۵% اسید کلریدریک به آن اضافه کنند این مدت به ۲ ساعت کاهش مییابد.
خصوصیات کشت و بیوشیمیایی
در صورتیکه شرایط بیهوازی فراهم باشد و یا باکتری کزاز را همراه باکتریهای هوازی کشت دهند، کلستریدیوم تتانی در تمام محیطهای مغذی آزمایشگاهی رشد میکند. کلونیهای این باکتری در سطح آگار نامنظم بوده و مرکز کلونی متراکم و اطراف آن ریش ریش یا ریزوئید (شبیه ریشه درخت) بنظر میرسد. اما در عمق محیطهای جامد کروی، کرکدار و پنبهمانند است. در صورتیکه محیط حاوی خون باشد همولیز میدهد و در اطراف کلونیها منطقه بیرنگ همولیز نمایان میشود.
به دلیل تحرک زیاد باکتری در محیط Blood Agar ، حالت Swarming ایجاد میشود اما در صورتیکه در محیط آگار خون سخت (داراری ۳% آگار)، حالت Swarming ایجاد نخواهد شد و اطراف کلونیها همان ریزوئید بوجود میآید. رشد باکتری در محیطهای مایع در ابتدا با کدر شدن مختصر محیط همراه است اما به زودی باکتریها رسوب میکنند و محیط شفاف میشود. در محیطهای مایع حاوی قطعات کبد، گوشت و یا مغز رشد باکتری فراوان بوده و بوی نامطبوعی ایجاد میکند. در ستون ژلاتین ابتدا باکتری در مسیر کشت رشد میکند و بتدریج رشتههای پنبهای مانندی در اطراف محور کشت ایجاد میشود و منظره برس را مجسم میکند سرانجام ژلاتین ذوب، سیاه رنگ و گازدار میشود.
کلستریدیوم تتانی هیچیک از کربوهیدراتها را تخمیر نمیکند اما اضافه کردن گلوکز به محیط کشت ساده رشد این باکتری را تقویت میکند. در محیط شیر تورنسل اغلب تغییری ایجاد نمیکند ولی بعضی از سویهها، با کندی شیر را منعقد میکنند. واکنشهای احیاء نیترات و بلودو متیلن، اندول، MR و VP این باکتری منفی بوده ولی به میزان کمی H2S تولید میکند.
ساختار آنتیژنی
تمام سویههای کلستریدیوم تتانی دارای دو آنتیژن مشترک از نوع گلیکو پروتئین و مقاوم در برابر گرما میباشند که با اعداد IV و V نمایش داده میشوند ولی تعدادی آتیژنهای حساس به گرما مربوط به تاژک یا پیکر باکتری در آنها وجود دارد که در سویههای مختلف یکسان نیست. اسمیت با توجه به اینگونه تفاوتها در این باکتری ۹ سروتیپ تشخیص داده است (در بعضی منابع ۱۰ سروتیپ)
زهرابهزایی
کلستریدیوم تتانی ۳ نوع زهرابه یا توکسین تولید میکند:
۱- همولیزین Hemolysin یا تتانو لیزین Tetanolysin: موجب ترکاندن و لیز گلبولهای قرمز میشود.
۲- تتانو اسپاسمین Tetanospasmin: یک نوروتوکسین است که باعث انقباض عضلات میشود.
۳- ناون اسپاسموژنیک Nonspasmogenic: برخلاف تتانواسپاسمین باعث انقباض عضلات نمیشود.
تتانو اسپاسمین عامل علائم ویژه کزاز است. این توکسین پروتئینی بوده و توسط پلاسمید باکتری کد میشود. وزن مولکولی ۱۵۰هزار دالتون دارد. در صورتیکه تزریق شود بسیار کشنده است اما تجویز از راه دهان آسیبی وارد نمیکند (مقاومت کم در برابر اسید). حساسیت در برابر این زهرابه متفاوت است. اسب و انسان از همه حساستر هستند. ۱ میلیگرم زهرابهی خالص، برای کشتن ۷۵-۵۰ میلیون موش کافی است!
در مورد Nonspasmogenic اطلاعات زیادی وجود ندارد.
از نظر خصوصیات آنتیژنی زهرابه، تفاوتی بین سویه های مختلف این باکتری تشخیص داده نشده است.
مقاومت زهرابه کزاز
زهرابه کزاز در برابر مواد اسیدی و قلیایی مقاومتی ندارد. الکل ۷۰% در مدت یک ساعت آنرا غیرفعال میکند. گرمای ۵۵ درجه در مدت یک ساعت زهرابه را خنثی میکند ولی در قدرت آنتیژنی آن تاثیر ندارد. همچنین اضافه کردن برخی مواد شیمیایی نظیر فرمالین و یا تریکلرور سدیم خاصیت زهرابهای باکتری را ازبین میبرد اما خاصیت آنتیژنی آن حفظ میشود. بنابراین از این مواد برای تهیه واکسن کزاز (توکسوئید) استفاده میشود. سرم ضد تتانو اسپاسمین، بدن را در برابر کزاز محافظت میکند.
حساسیت
گرچه بیشتر پستانداران نسبت به کزاز حساس هستند، اما تفاوت زیادی در میزان حساسیت آنها وجود دارد. بطورکلی اگر بخواهیم آنها را بترتیب حساسیت بیان کنیم: اسب حساسترین حیوان است، سپس انسان و بعد گوسفند، خوک و گاو قرار دارد. گوشتخواران بندرت دچار میشوند و پرندگان بطور طبیعی مبتلا نمیشوند اما در شرایط آزمایشی، مرغ ۳۵۰هزار بار از اسب مقاومتر است و میزان زهرابهای که برای کشتن ۱ گرم وزن بدن سگ لازم است ۶۰۰ بار بیشتر از اسب میباشد.
طرز انتقال باکتری
ابتلای کزاز در انسان و حیوانات در نتیجه آلودگی زخمها و یا بند ناف با عامل بیماری یا همان کلستریدیوم تتانی صورت میگیرد. (در انسان مثلا در زخمهای تصادفات جاده ها، زخمهای جنگی و…). آلودگی زخمهای تمیز کمتر ممکن است منجر به کزاز شود ولی زخمهای کثیف که حاوی اجرام خارجی به ویژه خاک باشند، بیشتر باعث ابتلاء به کزاز میشوند.
زخمهای عمیق از نظر ایجاد بیماری از زخمهای سطحی خطرناکترند. طبق آزمایشهای مختلف، تزریق هاگ شسته شده و عاری از زهرابه به دامهای حساس، باعث بروز علائم کزازی نمیشود زیرا هاگها در بافت زنده به فرم رویشی تبدیل نمیشوند. جوانه زدن هاگ و ایجاد فرمهای رویشی که قادر به تولید سم میباشند توسط عواملی چون:
۱ـ فشار کم اکسیژن (ایجاد شرایط بیهوازی)
۲ـ بافت نکروز
۳ـ نمکهای کلسیمی
۴ـ عفونتهای چرکزای همراه، تسهیل میشود.
این عوامل همگی یک محیط با پتانسیل اکسیداسیون ـ احیاء پایین ایجاد میکنند. گاهی هاگ کزاز پس از ورود در اثر نامساعد شدن شرایط، به صورت خفته در محل میماند و پس از فراهم شدن شرایط مناسب به فرم رشتهای تبدیل میشود و تکثیر میکند و زهرابه تولید میکند. در این هنگام ممکن است جراخت اولیه و محل ورود هاگ بهبود پیدا کند و اثری از آن دیده نشود.
همانطور که گفته شد، آلوده شدن بند ناف و یا پس از اعمال جراحی، راههایی برای ابتلاء انسان و حیوان به کزاز است. در اسب جراحات سم به ویژه شقاق، ترک سم و فرو رفتن میخ و اجسام نوک تیز در پاها، عمده راه ورود باکتری کزاز را فراهم میکند. در گاو ورود باکتری از راه مجاری تناسلی هنگام زایش، عادیترین راه ابتلاء آن به شمار میرود. گوسفندان هنگام پشمچینی و یا قطع دنبه و خوکهای جوان پس از اخته ممکن است به کزاز مبتلاء شوند.
بیماریزایی کلستریدیوم تتانی
کلستریدیوم تتانی اصولاً یک ارگانیسم مهاجم نیست و عفونت به طور کاملا موضعی به محل ورود هاگ باکتری (زخم، جراحت، بخیه جراحی، استامپ نافی) محدود است، بلکه بیماری بطور کامل یک توکسمی Toxemia (وجود توکسین یا زهرابه در خون) است.
پس از ورود هاگ کزاز در زخم، در صورت فراهم بودن شرایط (فشار کم اکسیژن و دیگر شرایط ذکر شده در فوق)، هاگ جوانه میزند و اشکال رویشی ایجاد میشود، تکثیر می یابد و در نهایت توکسین ترشح میکند. تتانواسپاسمین زهرابه عصبی است. گروه کربوکسیل انتهایی پلیپپتید زنجیره سنگین این توکسین بطور غیرقابل برگشتی به دو مولکول گانگلیوزید سلولهای عصبی متصل میشود و بدین وسیله به درون سلولهای عصبی راه مییابد و با عبور از سیناپسهای عصبی به وسیله سیستم انتقال برگشتی (Retrograde) در آکسون، بعبارت دیگر در خلاف جهت حرکت انگیزههای عصبی، به نخاع و بعد به ساقه مغز میرسد.
سپس توکسین در پایانههای سلولهای مهاری، که شامل نورونهای بینابینی ترشحکنندهی گلایسین Glycine و گاما آمینو بوتیریک اسید یا GABA میباشند، انتشار مییابد. این دو ماده، عامل تنظیم انقباضات عضلات میباشند. توکسین باعث تخریب پروتئین سیناپتوبروین میشود که برای ادغام وزیکولهای حاوی واسطههای عصبی با غشای پیش سیناپسی الزامی است. در نتیجه رهاسازی گلایسین و GABA متوقف میشود و نورونهای حرکتی مهار نمیشوند که نتیجهی آن هیپر رفلکسی، اسپاسم عضلانی و فلج اسپاستیک میباشد.
توکسین کزاز علاوه بر گسترش از طریق رشتههای عصبی، توسط خون نیز انتقال مییابد. در صورتیکه توکسین از راه سلولهای عصبی به نخاع و مغز برسد، علائم در انسان ابتدا از اندامهای تحتانی و در دام از اندامهای خلفی که محل ورود میکروب است شروع شده و به سمت بالا پیشرفت میکند، بدین جهت این کزاز را رو به بالا یا صعودی یا Ascending Tetanus گویند و در صورتیکه توکسین از راه خون منتشر شود، زودتر به نخاع و مغز میرسد و علائم از قسمتهای فوقانی بدن در انسان و قدامی بدن در دام آغاز شده و به سوی پایین و خلفی بدن گسترش مییابد، بدین جهت آنرا رو به پایین یا نزولی یا Descending Tetanus گویند.
علائم بیماری کزاز در انسان
انسان: دوره کمون بیماری ممکن است از ۴- ۵ روز تا چند هفته باشد و هرچه طول دوره کمون بیماری کمتر باشد، بیماری خطرناکتر است. علائم کزاز در انسان سه مرحله دارد:
۱ـ تریسموس (Trismus): انقباض بدون درد و کزازی شکل عضلات جوشی یا فک است که در مراحل اولیه بیماری دیده میشود. در این مرحله دهان به سختی باز میگردد و به همین دلیل این علامت از بیماری را «فک بسته» مینامند.
۲ـ ریسوس ساردونیکوس (Risus Sardinonicus): انقباض متقابل عضلات پیشانی و صورت میباشد. در این حالت در صورت بیمار حالتی به نام «خندهی تمسخرآمیز» نمایان میشود.
۳ـ اپیستوتونوس (Opisthotonus): انقباضات عضلات صورت، گردن و پشت است که منجر به قفل شدن دندانها و خمیدگی قوس مانند گردن به طرف بالا و سرانجام حالت اغماء میشود.
در کزاز هر تحریک خارجی ممکن است باعث یک اسپاسم عضلانی عمومی شود. بیمار کاملاً هوشیار است و درد ممکن است شدید باشد. در نهایت مرگ بر اثر تداخل با مکانیسمهای تنفسی رخ میدهد. میزان مرگ و میر (Mortality) در کزاز عمومی بسیار زیاد است.
علائم کزاز در حیوانات
علائم بالینی کزاز در حیوانات تقریباً مشابه انسان است. دوره کمون بیماری بین یک تا سه هفته تغییر میکند و همانطور که گفته شد هر چه دوره کمون کوتاهتر باشد، بیماری خطرناکتر است. منظره درمانگاهی بیماری در انواع حیوانات یکسان بوده و عبارتست از: حساسیت زیاد دام در برابر تحریکات عادی، بطوریکه در اثر صدا و یا کمترین ضربه و حتی نور، انقباض شدیدی در عضلات ظاهر میشود.
در ابتدا عضله سفت و بعد دچار لرزش میشود. انقباض ماهیچههای صورت موجب دشواری حرکات فک میگردد، پلک سوم روی قسمتی از کره چشم را میپوشاند و پاهای عقب سفت شده و باعث ناپایداری در وضعیت ایستادن حیوان میشود. دم حیوان هنگام عقب رفتن و یا چرخیدن افراشته است. نمایان بودن پلک سوم، یکی از علائم مهم این بیماری است که با زدن چند ضربهی آهسته به صورت حیوان، پلک سوم ضاهر میشود.
از آثار دیگر بیماری راست نگه داشتن گوشها، انقباض پلکها و اتساع منخرین (حفرههای بینی) میباشد. بیشتر اوقات یبوست وجود دارد و ادرار در مثانه باقی میماند زیرا حیوان قادر نیست وضع عادی ادرار کردن را به خود بگیرد. درجه حرات و تعداد نبض در ابتدا طبیعی است ولی بعداً در اثر افزایش فعالیت عضلات، افزایش مییابد.
افزایش درجه حرارت در توکسمی و در حالت حاد بیماری، به خصوص در اسب و سایر تکسمیها، فوقالعاده بوده و به ۴۲ درجه سانتیگراد هم میرسد. انقباضات ناموزون عضلات ممکن است باعث ایجاد انحنا در پشت و یا انحراف دم به یک سمت شود. راه رفتن مشکل بوده و همواره در شرف افتادن میباشد و در وضعی به زمین میافتد که عضلات در حال انقباض هستند و به همین جهت صدمات زیادی به حیوان وارد میشود. دامهای بزرگ پس از افتادن قادر به برخواستن نمیباشند. در اثر انقباضات و تشنجات عضلات، پاها به سمت عقب و دستها به سمت جلو کشیده میشود و عرق فراوان بدن حیوان را خیس میکند.
سیر بیماری در انواع حیوانات و حتی در یک گونه حیوان متفاوت است. در اسب و گاو در حدود ۵- ۱۰ روز و در گوسفند ۳- ۴ روز است. میزان تلفات به ویژه در اسب حدود ۸۰% است. در موارد خفیف، بهبودی با کندی صورت میگیرد و در طی هفتهها و ماهها به تدریج سفتی و اسپاسم عضلات ازبین میرود.
در کالبدگشایی هیچگونه جراحات ماکروسکوپی و یا میکروسکوپی دیده نمیشود.
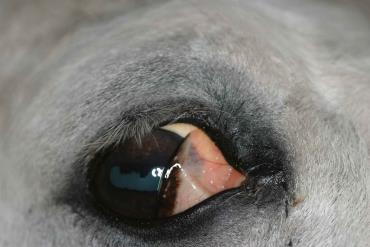
پوشاندن قسمتی از چشم اسب با پلک سوم
بطورکلی میزان وقوع بیماری در حیوانات کوچک، کمتر از انسان و حیوانات بزرگ میباشد ولی در تمام مواردی که علائم با عوارض سختی عضلات همراه هستند، باید به بیماری کزاز مشکوک شد و از روی علائم متداول بیماری و تاریخچه زخمهای جلدی و سابقه تصادفات یا گاز گرفتگیهای چند روز و یا چند هفته اخیر، به تشخیص بیماری اقدام نمود.
تشخیص بیماری کزاز
تشخیص بیماری بر اساس علائم بالینی و تاریخچه جراحات است و برای تایید نهایی و قطعی کزاز باید کشتهای بیهوازی از بافتهای زخم آلوده، که ممکن است حاوی کلستریدیوم تتانی باشد، تهیه شود. اثبات جداسازی کلستریدیوم تتانی بر اساس تولید توکسین و خنثی سازی آن با آنتیتوکسین اختصاصی صورت میگیرد.
باکتری را در محیط مایع کشت داده و آنرا از فیلتر عبور میدهند که در این حالت توکسین از فیلتر عبور میکند. سپس عصاره را به موش تزریق میکنند و اگر توکسین مربوطه باشد علائم بوجود میآید.
میتوان سرم مشکوک به کزاز را نیز به حیوان آزمایشگاهی تزریق نمود که به میزان ۰.۲ تا ۰.۵ سیسی میباشد. همانطور که گفته شد، لازم است که تست خنثی سازی هم انجام شود، بدین صورت که به موش دیگری آنتیتوکسین کزاز تزریق میشود و بعد از ۲ ساعت پالوده محیط کشت تزریق میشود. حال اگر در موش دوم، که ابتدا آنتیتوکسین کزاز دریافت کرده بود، علائم بیماری ایجاد نشود و در موش اول، که سرم مشکوک یا توکسین جدا شده از باکتری را دریافت کرده بود، علائم بروز کند، بطور قطع میتوان گفت که باکتری جدا شده، کلستریدیوم تتانی بوده و بیماری حاصل، کزاز میباشد. برگشت دم به عقب و کشیده شدن پاها، علائمی است که در اثر کزاز در موش ایجاد میشود.
تشخیص افتراقی
۱ـ تشخیص افتراقی اول کزاز، مسمومیت با استریکنین (Strychnine Poisoning) است. مسمومیت با استریکنین در دامها کمتر در شرایط طبیعی اتفاق میافتد و در صورت وقوع اغلب انفرادی نبوده و عدهای در یک زمان دچار میشوند و یا در اثر تجویز زیاده از حد این ماده شیمیایی به عنوان دارو است.
۲ـ عفونتهای موضعی دهان و دندان نظیر آبسهی فکی ممکن است با نشانی تریسموس در انسان همراه باشد که در چنین شرایطی علائم با درد شدید همراه است در صورتیکه در تریسموس کزازی درد وجود ندارد.
۳ـ کزاز موضعی سر و گردن که تنها به سختی و انقباض عضلات اطراف محدود میباشد، ممکن است با علائم مننژیت اشتباه شود. در مننژیت مغزی نخاعی، تحریک و ازدیاد حساسیت در برابر صدا و حرکت دیده نمیشود. در کزاز مشخصات مایع مغزی نخاعی CSF طبیعی میباشد ولی بهتر است در موارد مشکوک برای اخذ مایع نخاعی، پونکسیون مهرههای کمر انجام نشود.
۴ـ در مادیانهای شیرده، در نتیجهی کمبود کلسیم در خون نیز ممکن است حالت کزازی ایجاد شود که با تجویز کلسیم به زودی درمان میشود. تورم تیغههای حساس سم (Laminitis)، به کزاز بیشباهت نیست ولی در آن عارضه، انقباض عضلات دیده نمیشود و پلک سوم نمایان نیست.
۵ـ در گاوهای شیری در کمبود کلسیم و منیزیوم، انقباض عضله و تشنج دیده میشود ولی پلک سوم نمایان نیست و نفخ وجود ندارد.
درمان بیماری کزاز
انسان: به هر بیماری که مبتلاء و حتی مشکوک به کزاز میباشد بایستی پس از انجام آزمایش حساسیت در برابر سرم ضدکزاز یا همان آنتیتوکسین کزاز، میزان ۲۰۰ هزار واحد آنتیتوکسین کزاز داخل رگی تزریق نمود. پس از تزریق آن، محل زخم را تمیز و ضدعفونی کرده و تمام اجسام خارجی و نکروزهی آنرا خارج میکنند. سپس پنیسیلین به بیمار تزریق میشود. کلستریدیوم تتانی به پنیسیلین حساس بوده و پنیسیلسن کاملاً باکتری را مهار میکند. تجویز آنتیبیوتیک برای مقابله با میکروبهای دیگری که زخم را آلوده کردهاند و شرایط بیهوازی مناسبی برای رشد عامل بیماری فراهم میکنند مفید بوده و همچنین برای جلوگیری از عفونتهای دستگاه تنفس مؤثر است. ممکن است به همراه پنیسیلین از تتراسیکلین نیز استفاده شود.
حیوانات: در معالجه حیوانات مبتلاء به کزاز با توجه به رعایت ابعاد اقتصادی درمان، باید هدفهای زیر را مورد توجه قرار داد:
۱ـ ازبین بردن اسپاسم عضلات. با تجویز داروهای مسکن، مخدر و یا بیهوشی عمومی با پنتوباربیتال سدیم به میزان ۲۵ میلیگرم به ازای هر کیلو وزن زنده بدن، بصورت IV (داخل وریدی)
۲ـ خنثی کردن توکسین آزاد قبل از آنکه به اعصاب مرکزی برسد با تزریق ۲۵هزار واحد آنتیتوکسین کزاز به ازای هر کیلو وزن بدن بصورت IV (در صورتیکه توکسین به اعصاب مرکزی رسیده باشد، آنتیتوکسین تاثیر نخواهد داشت). تزریق آنتیتوکسین کزاز بهتر است مخلوط با ۵۰۰ سانتیمتر مکعب محلول سرم فیزیولوژی استریل و به آهستگی و قطرهقطره از طریق داخل رگی انجام گیرد. در صورت بروز شوک در هنگام درمان با آنتیتوکسین کزاز، میتوان از آنتیهیستامینهای قوی و یا کورتیکوستروئیدها استفاده نمود.
۳ـ ازبین بردن کانون تهیه و پخش توکسین که پس از تمیز کردن و ضدعفونی محل زخم و برداشت بافتهای نکروزه و باز گذاردن زخم برای مجاورت بهتر با هوا، مقدار ۲۰هزار واحد آنتیتوکسین کزاز را در داخل و اطراف زخم تزریق مینمایند.
۴ـ حفظ تعادل مایعات و الکترولیتهای بدن و تامین مواد غذایی مورد نیاز از طرق مختلف تزریقی و یا لولهگذاری در معده.
۵ـ پیشگیری و درمان عوارض ثانویه مثل پنومونی و رفع انسداد مجاری تنفسی و عفونتهای حاصله از زخمها.
درمان اسب و گوسفند کزازی کمتر موفقیتآمیز است ولی گاو بهتر به درمان پاسخ میدهد.
پیشگیری از کزاز
کزاز یک بیماری کاملا قابل کنترل است. این مهم بوسیله واکسن کزاز انجام میشود. به این واکسن به زبان انگلیسی توکسوئید و به فرانسوی اناتوکسین گویند.
در انسان: سه تزریق، روند ابتدایی ایمنسازی را تحریک میکند و یک تزریق دیگر در حدود یک سال بعد انجام میشود. ایمنسازی ابتدایی باید در تمام کودکان در سال اول زندگی صورت گیرد. تزریق یادآور توکسوئید باید هنگام ورود به مدرسه صورت گیرد. سپس دوزهای یادآور را میتوان هر ۱۰ سال به منظور نگه داشتن سطح سرمی آنتیتوکسین، به میزان بیش از ۰.۰۱ واحد در میلیلیتر تزریق کرد. در بچههای کوچکتر، توکسوئید کزاز اغلب با توکسوئید دیفتیری و واکسن سیاهسرفه تزریق میشود (واکسن سهگانه). اقدامات کنترلکننده به علت انتشار گستردهی ارگانیسم در خاک و بقای طولانی اسپور آن امکانپذیر نمیباشد.
در حیوانات: تعداد زیادی از موارد کزاز را میتوان بوسیله ضدعفونی پوست و ابزار جراحی هنگام اعمالی نظیر اخته، بریدن دم، قطع شاخ و پشمچینی و غیره، بطور مؤثری پیشگیری کرد. این اعمال باید در محیط تمیز انجام شود و زخمهای حاصل را باید با دقت تمیز و ضدعفونی کرد.
پرندگان و سایر حیواناتی که در برابر کزاز مقاومند، در خونشان پادتن ندارند بلکه بافت مغز اینگونه حیوانات، بطوریکه مچینکف به اثبات رسانیده، زهرابهی کزاز را جذب نمیکند. خون تعداد زیادی از گاوان حاوی پادتن خنثی کننده زهرابهی کزاز است. از این نوع پادتن در خون گوسفند و بز نیز تشخیص داده شده است. تصور میشود این پادتن در اثر فعالیت میکروب کزاز در چهار معده این نشخوارکنندگان ایجاد شده است.
خون انسان، اسب، سگ و خوک بطور عادی فاقد این پادتن است. بافت مغزی تمام حیوانات حساس میتوانند در خارج از بدن و در لوله آزمایش به زهرابهی تتانواسپاسمین متصل شوند. آنتیتوکسین کزاز را میتوان برای حفاظت حیواناتی که دچار جراحت شدهاند بکار برد و در آنها ایمنی موقت تولید کرد. تزریق ۱۵۰۰ واحد سرم کزاز، حیوان را ۲ـ۳ هفته در برابر زهرابهی کزاز مقاوم میکند.
تزریق یک نوبت توکسوئید کزاز، مقاومت قابل توجهی ایجاد میکند ولی بهتر است دو یا سه بار به فاصله ۳ هفته تزریق شود. حیوانی که به این صورت واکسن کزاز دریافت کرده باشد، به اندازهای آنتیتوکسین در بدنش ایجاد میشود که حداقل یک سال آن را در برابر کزاز مصون نگه میدارد.
طبق نظر برخی کارشناسان، برای ایجاد مقاومت در برابر کزاز بهتر است به اسب دو بار به فاصله ۶ـ ۸ هفته توکسوئید کزاز تزریق کرد و ۶ـ ۱۲ماه بعد با یک تزریق سطح آنتیتوکسین را بالا نگاه داشت. انجام این برنامه جهت پیشگیری در سایر حیوانات نیز مؤثر است. اگر مدتی بعد حیوان دچار زخم شدیدی شد، تزریق یک نوبت توکسوئید توصیه شده است. ولی اگر حیوان قبلا واکسینه نشده باشد، تزریق توکسوئید در چنین موردی بینتیجه است بلکه باید بوسیله تزریق سرم و ایجاد ایمنی Passive یا غیرفعال، از ابتلاء حیوان به کزاز پیشگیری کرد.
تهیه توکسوئید
توکسوئید کزاز با سمزدایی سم یا توکسین کزاز توسط فرمالین و سپس تغلیظ آن به دست میآید. بدین صورت که به زهرابهی قوی کلستریدیوم تتانی، ۰.۴ درصد فرمالین افزوده میشود. سپس توکسوئید حاصل را بوسیله سولفات مضاعف آلومینیوم و پتاسیم، رسوب میدهند. رسوب حاصل را پس از شستشو در سرم فیزیولوژی به حال تعلیق در میآورند.
منبع: سایت دامپزشکان ایران